歯内・歯周病変(エンド・ペリオ)
歯内・歯周病変とは
歯内=歯の神経の病変と歯周=歯を支える歯ぐきや骨の病変が併発し
互いに関連しあっている病変のことをいいます
一般的に、診査・診断が困難で、治療も難しく歯を残すことが難しいとされています
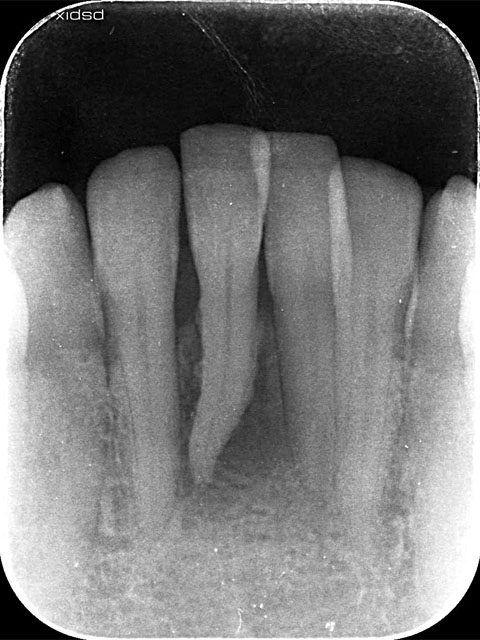
この患者さんは前医で治療を受けましたが、一向に治癒しないため当院を受診されました
どのような病名を疑い、どのような診査を行えば、正しい診断にたどりつけるでしょうか?
(診査・診断および意思決定が大事)
前医での診断および治療
【診断】歯周病
【治療】歯周基本治療、SRP、フラップ手術(何度も繰り返したとのこと)
当院での診断および治療
【診断】Pulp necrosis、Asymptomatic apical periodontitis
歯内・歯周病変の疑い(深いポケット)
【治療】歯内療法専門医での根管治療
結果として、当院では前医と別の診断が下されました
診断が異なるということは治療法そのものも異なるということです
当院では、まず通法どおり科学的根拠に基づく診査・診断を行いました
歯内と歯周の両方を診査しました(ここポイント)
”歯内”は歯髄壊死、”歯周”は症状のない根尖性歯周炎と深い歯周ポケット
診断は、歯内・歯周病変(歯内病変のみの可能性あり)
歯内・歯周病変はどっちから治療する?
歯内療法から行うべきでしょうか?歯周治療から行うべきでしょうか?
歯内・歯周病変は治療した結果からしか判りません
一見、歯周病や歯内・歯周病変のように見えても歯内病変だけということがあります
歯内病変がある場合は歯周病の治療を先行しても治療に反応しません
なので
歯内療法→治癒=歯内病変
歯内療法→治癒せず→歯周治療→治癒=歯内・歯周病変
まず歯内療法を行い、病変が残れば歯周病なので歯周病治療を行う
というのが世界のスタンダードです
診断および(患者さんの)意思決定
診断結果を患者さんに伝え、難易度の高い歯内療法が必要と判断し
患者さんと相談のうえ、歯内療法専門医へ紹介することになりました
患者さんの顛末
繰り返した歯周治療によって、すでに歯の周囲の骨が著しく吸収していました
それでも、患者さんはトライの治療を希望し、治療を行いましたが
動揺が治らず、歯内療法専門医より「保存不可、抜歯」という結論になりました
医療に「if(もしも)」はタブーですが…
もし、前医において正しい診査・診断ができていれば
正しい治療が行われ、歯を残せた可能性はあったのかもしれません
熱心な先生だったゆえ、診断の誤りが不幸にも抜歯を早めた可能性すらあるのです
診査・診断が一番大事
誤解のないように申し上げておきますが、前医を否定しているのではありません
自分が行っても誤診はありますし、『100%確実な診断』はありません
それだけ診査・診断はみなさんが考えるよりも高度なことなのです
正しい診断が行える歯科医師は日本にはまだまだ少ないのが現状です
なぜ診査・診断ができないのか
日本では科学的な診査・診断の教育を受けていないからです
患者さん自身が納得する医療を受けるためには
- 診査・診断に長けている歯科医院を受診する
- 患者さん自身が診査および治療について納得し「意思決定」する
患者さんのその後
抜歯後の補綴には「インプラント」を希望されました
前医での繰り返しの歯周治療により骨がカナーリ無くなっていたので
骨造成(GBR)を行い、インプラントを埋入しました
(通常のインプラントより治療費も治療期間もかかりました)
上部構造装着
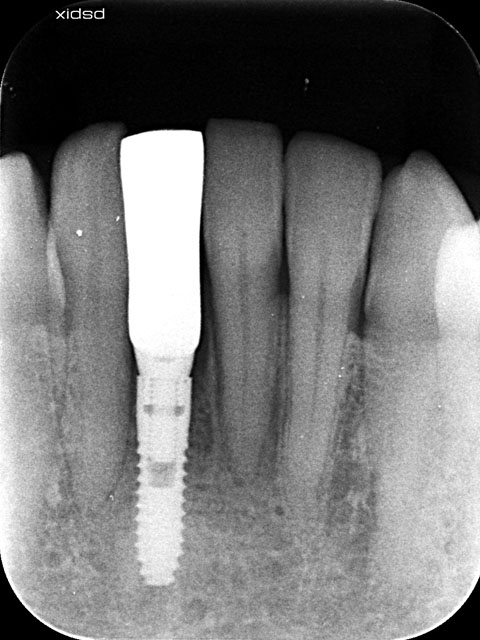
リカバリーは治療難易度が高くなるため、知識・技術・経験がものをいいます
Tag: 治療